Апаратне витягування хребта | Вступ до проблем здоров’я хребта
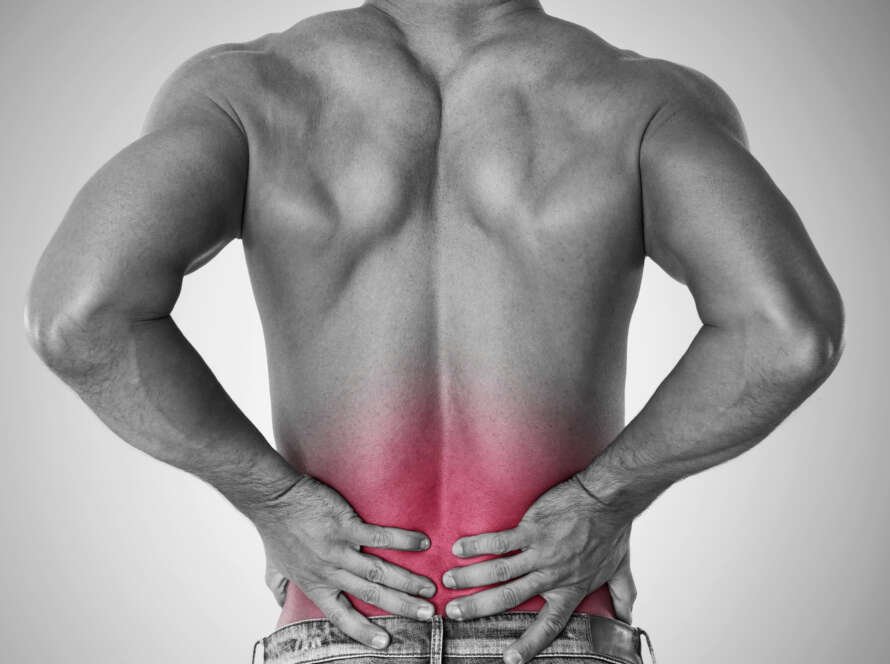
Здоров’я хребта відіграє важливу роль у загальному самопочутті людини. Однією з найбільш поширених проблем, з якими стикаються пацієнти, є протрузії та грижі міжхребцевих дисків. Ці дегенеративно-дистрофічні зміни можуть привести до значних дискомфортів та обмеження рухливості. Виникнення таких захворювань зазвичай супроводжується болем у спині, онімінням або слабкістю в кінцівках, які можуть свідчити про стиснення нервів або пошкодження спинного мозку.
Однією з основних причин розвитку протрузій і гриж є остеохондроз, що є деформацією міжхребцевих дисків внаслідок старіння або травм. Спондилоартроз також може сприяти з появою цих проблем, оскільки призводить до зміни структури суглобів хребта. Неправильна постава, надмірна вага і відсутність фізичної активності можуть сприяти розвитку фасеткового синдрому і, як наслідок, підвищують ризик виникнення грижі.
Своєчасне виявлення проблем зі спиною є надзвичайно важливим, оскільки дозволяє запобігти серйозним ускладненням. Лікування може включати різноманітні методи, такі як масаж, витягування хребта, фізіотерапія та застосування медикаментів для зменшення болю. Актуальним залишається питання профілактики, що включає регулярні фізичні вправи, контроль за вагою та належну ергономіку на робочому місці.
Розуміння ідентифікації симптомів та причин захворювань хребта може допомогти людям вчасно звертатися по медичну допомогу та знижувати ризик їх появи. Залучення до обговорення цих тем є першим кроком до збереження здорового хребта.
Грижі міжхребцевих дисків. причини та симптоми
Грижа міжхребцевого диска є патологічним станом, що виникає, коли внутрішній вміст диска (пульпозне ядро) випинається за межі його нормального місця, борючись з патологічними факторами. Це може бути спричинено рядом причин, включаючи дегенеративно-дистрофічні зміни, остеохондроз, або травми. З віком, міжхребцеві диски втрачають свою еластичність і структуру, що може призвести до протрузій або безпосередньо до грижі. Додаткові фактори ризику включають надмірні фізичні навантаження, неправильну поставу, а також ожиріння.
Симптоми грижі міжхребцевого диска часто проявляються через біль, який може бути локалізованим або ірадіювати в інші ділянки тіла, залежно від ураженого сегмента хребта. У випадку грижі поперекового відділу, пацієнти можуть відчувати біль у сідничному відділі, стегнах і навіть ногах. Такі відчуття обумовлені компресією нервових корінців. Грижі шиї можуть призводити до оніміння та слабкості в руках. Інші симптоми, на які слід звертати увагу, включають обмеження рухливості, спазми м’язів або зниження чутливості. На фоні розвитку спондилоартрозу або фасеткового синдрому можливе прогресування дискомфорту.
Звичайно, своєчасна діагностика та лікування є ключовими для уникнення ускладнень. Пацієнти з підозрою на грижу міжхребцевого диска можуть бути направлені на сучасні методи медичної діагностики, такі як магнітно-резонансна томографія. Лікування може включати консервативні методи, такі як масаж, фізіотерапія, або більш інтенсивні процедури, як витягування хребта, залежно від тяжкості стану.
Протрузії. як їх розпізнати та лікувати
Протрузії міжхребцевих дисків є однією з початкових стадій розвитку грижі. Хоча їх симптоми можуть бути менш вираженими, ніж при грижі, вони все ж можуть викликати значний дискомфорт. Протрузія виникає, коли зміщуються внутрішні елементи диска, але зовнішній залишок залишається цілим. Це може спричинити тиск на сусідні нерви, приводячи до неприємних відчуттів у спині, зниженої чутливості або болю в кінцівках.
Розпізнати протрузію можна за такими симптомами, як біль в попереку або шиї, що віддає в ноги або руки, обмеження рухливості хребта, а також відчуття поколювання або оніміння. Лікарі зазвичай використовують магнітно-резонансну томографію (МРТ) для візуалізації стану міжхребцевих дисків та підтвердження діагнозу.
Лікування протрузій може бути менш інвазивним, ніж терапія грижі. Зазвичай, фізіотерапія є важливим компонентом лікування, вона включає в себе комплекс вправ, які допомагають зміцнити м’язи спини, усунути напруження та поліпшити гнучкість. Витягування хребта також може бути корисним, оскільки ця процедура зменшує тиск на диски, полегшуючи симптоми.
Додатково, масаж може слугувати важливим засобом для зменшення болю та напруги в м’язах, що оточують уражені ділянки хребта. Звернення до фахівців у галузі реабілітації та фізіотерапії допомагає знайти індивідуальний підхід до лікування, базуючись на специфіці дегенеративно-дистрофічних змін у структурі хребта та проявів фасеткового синдрому.
Таким чином, своєчасне виявлення та лікування протрузій може запобігти прогресуванню до серйозніших умов, таких як остеохондроз або спондилоартроз, забезпечуючи пацієнту якісне та ефективне лікування задля поліпшення загального стану здоров’я хребта.
Остеохондроз. причини розвитку та його наслідки
Остеохондроз — це дегенеративно-дистрофічне захворювання, яке вражає міжхребцеві диски та хребці. Основні причини його виникнення пов’язані з віковими змінами, малорухливим способом життя, неправильним харчуванням і надмірними фізичними навантаженнями. Під впливом цих факторів в хребті відбуваються різкі зміни, які можуть призвести до таких проблем, як протрузії та грижі. Важливо пам’ятати, що остеохондроз може проявлятися не тільки у формі болю, а й через обмеження рухливості, м’язову слабкість і навіть порушення чутливості.
Серед можливих наслідків остеохондрозу — розвиток спондилоартрозу, який викликаний дистрофічними змінами в міжхребцевих дисках та суглобах хребта. Це веде до зниження рухливості, болю у спині та інші серйозні проблеми. Часто діагностується фасетковий синдром, пов’язаний з запаленням фасеткових суглобів. Зміни в хребті можуть також впливати на загальний стан здоров’я, затруднюючи виконання повсякденних завдань і знижуючи працездатність.
Сучасні методи діагностики, такі як МРТ та КТ, дозволяють виявити остеохондроз на ранніх стадіях і внести корективи у лікування. Серед сучасних терапевтичних підходів популярними є масаж, витягування хребта, фізіотерапія та введення медикаментозних засобів. Зокрема, масаж може допомогти зняти м’язове напруження та покращити кровообіг в уражених зонах. Витягування хребта, в свою чергу, розвантажує міжхребцеві диски, зменшуючи ризик протрузій та гриж. Своєчасне звернення до фахівця і використання сучасних методів лікування можуть значно покращити якість життя пацієнтів з остеохондрозом.
Спондилоартроз. наслідки та профілактика
Спондилоартроз є одним з поширених дегенеративно-дистрофічних змін, які вражають хребет, зокрема суглоби між хребцями. Цей стан супроводжується рядом симптомів, які можуть суттєво впливати на якість життя пацієнтів. Основними ознаками спондилоартрозу є біль у спині, обмежена рухливість хребта та біль, що віддає у кінцівки. Важливо розуміти фактори ризику, які можуть призвести до розвитку цієї хвороби — це, зокрема, вік, надмірна вага, а також генетична схильність.
Профілактика спондилоартрозу включає регулярну фізичну активність та зміцнення м’язів спини. Заняття фізкультурою сприяють підтримці еластичності м’язів і зв’язок, що, в свою чергу, знижує ймовірність виникнення грижі або протрузії. Витягування хребта також може виявитися корисним у зменшенні навантаження на суглоби і полегшення симптомів. Важливо також підтримувати нормальну вагу тіла, оскільки зайва вага негативно позначається на стані хребта.
На додаток до фізичних вправ, масаж може бути ефективним методом лікування спондилоартрозу. Він допомагає зняти напруження та покращити кровообіг, що може зменшити больові відчуття та запалення. Комплексний підхід до лікування, включаючи фізіотерапію та медикаментозне лікування, також є важливим для контролю захворювання. Спостереження за своїм станом та вчасне звернення до лікаря може запобігти серйозним ускладненням, які викликані спондилоартрозом. Таким чином, активний спосіб життя і своєчасне лікування є ключовими аспектами профілактики цього поширеного дегенеративного захворювання.
Дегенеративно-дистрофічні зміни. що це таке?
Дегенеративно-дистрофічні зміни у хребті – це складний процес, який призводить до зниження функціональності та структури хребтового стовпа. Ці зміни часто виникають внаслідок старіння, травм, надмірних фізичних навантажень та малорухливого способу життя. У результаті патологічних процесів може розвиватися остеохондроз, спондилоартроз, а також інші захворювання, пов’язані з дегенерацією міжхребцевих дисків і суглобів.
Основними причинами дегенеративно-дистрофічних змін є постійний стрес на хребет в результаті поганої постави, надмірної ваги і низької фізичної активності. Додатковими факторами можуть бути генетична схильність та вік. На ранніх стадіях можуть виникати протрузії або грижі міжхребцевих дисків. Це, в свою чергу, призводить до запалення та болючості, що часто супроводжується фасетковим синдромом.
Важливо зазначити, що дегенеративно-дистрофічні зміни можуть бути пов’язані з іншими захворюваннями опорно-рухового апарату. Наприклад, остеохондроз може викликати біль у спині, несвоєчасне лікування якого призводить до розвитку хронічних форм болю. Вплив таких змін може бути настільки значним, що позначається на якості життя пацієнта, заважаючи йому виконувати повсякденні задачі.
Лікування таких захворювань може включати масаж, фізіотерапію та витягування хребта, що допомагає у поліпшенні загального стану пацієнта. Вчасно вжиті заходи можуть суттєво уповільнити розвиток дегенеративно-дистрофічних змін і поліпшити якість життя.
Фасетковий синдром. ознаки та терапія
Фасетковий синдром виникає внаслідок дегенеративно-дистрофічних змін у фасеткових суглобах хребта, які часто супроводжують остеохондроз. Ці зміни можуть призводити до здавлення нервів, що викликає біль у спині, який може іррадіювати в інші області, такі як ноги або руки. Часто пацієнти скаржаться на біль, який погіршується при згинанні або повороті хребта, особливо в поперековій або шийній ділянках. Важливо відзначити, що при фасетковому синдромі біль може бути пульсуючим і затягуватися на тривалий час, супроводжуючись відчуттям скутості.
Серед основних симптомів фасеткового синдрому можна виокремити обмеження рухливості хребта, м’язову слабкість, а також оніміння в кінцівках. Для діагностики цього стану лікарі зазвичай використовують фізичний огляд, а також методи візуалізації, такі як магнітно-резонансна томографія (МРТ) або рентгенографія. Огляд та обстеження важливі для виключення наявності грижі Шморля чи протрузії, які також можуть викликати схожі симптоми.
Терапія фасеткового синдрому передбачає комплексний підхід, що включає консервативні методи лікування, такі як масаж, фізіотерапія та витягування хребта. Завдяки масажу, знімається напруга у м’язах, що розташовані в околишніх ділянках хребта, покращується кровообіг та зменшується біль. Витягування хребта дозволяє знизити тиск на фасеткові суглоби і зменшити дискомфорт. У деяких випадках, якщо консервативна терапія не приносить результатів, може бути рекомендована хірургічна інтервенція для усунення причин виникнення фасеткового синдрому.
Апаратне витягування хребта. сучасний підхід до лікування
Апаратне витягування хребта є однією з сучасних методик, що використовуються для лікування захворювань спини, таких як протрузії, грижі, остеохондроз та спондилоартроз. Ця техніка покликана зменшити тиск на міжхребцеві диски, що дозволяє полегшити симптоми, пов’язані з дегенеративно-дистрофічними змінами в хребті. Апаратне витягування діє шляхом створення негативного тиску в міжхребцевому просторі, що забезпечує розширення дисків та відновлення їхньої природної форми.
Основними перевагами апаратного витягування є його безболісність і відносна безпечність. Ця методика застосовується не лише для лікування дискових патологій, але і при фасетковому синдромі, коли спостерігаються проблеми з суглобами між хребцями. Перевага апаратного витягування полягає також у тому, що після процедури пацієнти можуть повернутися до звичного життя, уникаючи довготривалого відновлювального періоду, який вимагають більш інвазивні методи лікування.
Однак, не можна ігнорувати й потенційні ризики такої процедури. Хоча апаратне витягування вважається безпечним, можливі ускладнення, такі як посилення болю у спині, кровотечі або інфекції, особливо при наявності супутніх захворювань. Тому важливо, щоб перед початком лікування пацієнт пройшов ретельне обстеження. лікар має враховувати загальний стан здоров’я пацієнта та інші фактори, щоб уникнути небажаних наслідків.
Коли потрібен масаж для лікування проблем хребта
Масаж Академгородок є одним з найбільш популярних методів лікування різних захворювань і порушень, пов’язаних із хребтом. Зокрема, він може бути ефективним при таких станах, як остеохондроз, спондилоартроз, протрузії і грижі міжхребцевих дисків. Ці дегенеративно-дистрофічні зміни можуть призводити до болю та обмеження рухливості, що негативно впливає на якість життя пацієнтів.
Масаж метро Житомирська допомагає поліпшити кровообіг і зменшити напруження м’язів, що, у свою чергу, сприяє зменшенню симптомів болю. Крім класичних технік, таких як шведський або глибокий тканинний масаж, існують специфічні види масажу, що традиційно використовуються для лікування фасеткового синдрому. Наприклад, остеопатичний або терапевтичний масаж може допомогти зменшити дискомфорт у хребті, пов’язаний із його структурними змінами.
Перед тим як обрати конкретний вид масажу, важливо проконсультуватися з лікарем або фізіотерапевтом, які мають досвід у лікуванні захворювань хребта. Вони можуть надати рекомендації щодо підходящих технік масажу, враховуючи індивідуальні особливості та стан здоров’я пацієнта. Окрім самого масажу, пацієнтам можуть бути рекомендовані додаткові методи лікування, такі як витягування хребта або комплексні фізкультурні вправи.
Загалом, масаж є важливим методом консервативного лікування, що може значно покращити стан пацієнтів із проблемами хребта, за таких умов, як протрузії чи грижі. Вибір досвідченого масажиста, який професійно працює з техніками, призначеними конкретно для лікування захворювань хребта, є ключовим елементом успішного терапевтичного процесу.
захворювання від хребта

Шийний відділ
C1: головний біль, неврози, безсоння, високий тиск, запаморочення, хронічна втома.
C2: алергія, біль в області вух, втрата зору і слуху.
C3: невралгії, неврити, вугрі, екземи.
C4: алергія на пилок рослин, нежить, втрата слуху, набряк горла, параліч лицевого нерва.
C5: ларингіт, фарингіт, хриплість, ангіна.
C6: хронічний кашель, астма, біль у шиї та плечах, радикуліт, фарингіт, неповноцінність голосових зв’язок.
C7: біль у плечах, лопатках, артроз, захворювання ЩИТОПОДІБНОЇ залози.
Грудний відділ
T1: астма, кашель, задишка, легенева кровотеча, біль у руках і долонях.
T2: порушення кровообігу, хвороби серця, біль у грудях.
T3: бронхіти, трахеїти, пневмонія, плеврит, бородавки.
T4-T5: камені в жовчному міхурі, цироз печінки, гепатит, хронічний лишай, низький артеріальний тиск, лихоманки, артрити.
T6-T7: виразка шлунка, печія, розлад травлення і стулу, гастрити, діабет, рак шлунка.
T8: слабкий імунітет, розлад травлення, порушення дихання.
T9: алергічні реакції, висипи.
T10: хвороби нирок, нефрити, цистити, водянка, нецукровий діабет, діарея, закрепи, хронічна втома.
T11: хвороби нирок, розлади сечовипускання, хвороби шкіри (прищі, екземи).
T12: біль у животі (метеоризм), ревматизми.
Поперековий відділ
L1: закрепи, коліти, діарея, грижа.
L2: ішіас, біль у колінах, судоми, утруднене дихання.
L3: порушення менструального циклу, болючі або пропущені менструації, викидні, свербіж, імпотенція.
L4: біль і оніміння в колінах і стопах, люмбаго, біль у попереку, утруднене сечовипускання.
L5: поперекові болі, оніміння в ногах, набряки щиколоток, слабкість стоп, утруднене сечовипускання, судоми в ногах.
Криж і куприк
S: викривлення ХРЕБТА, біль у крижах
CO: геморой, свербіж, порушення функцій органів малого таза, біль у куприку.




3 Comments